Calcaneal fractures account for approximately 2 % of all fractures and are common in younger population.
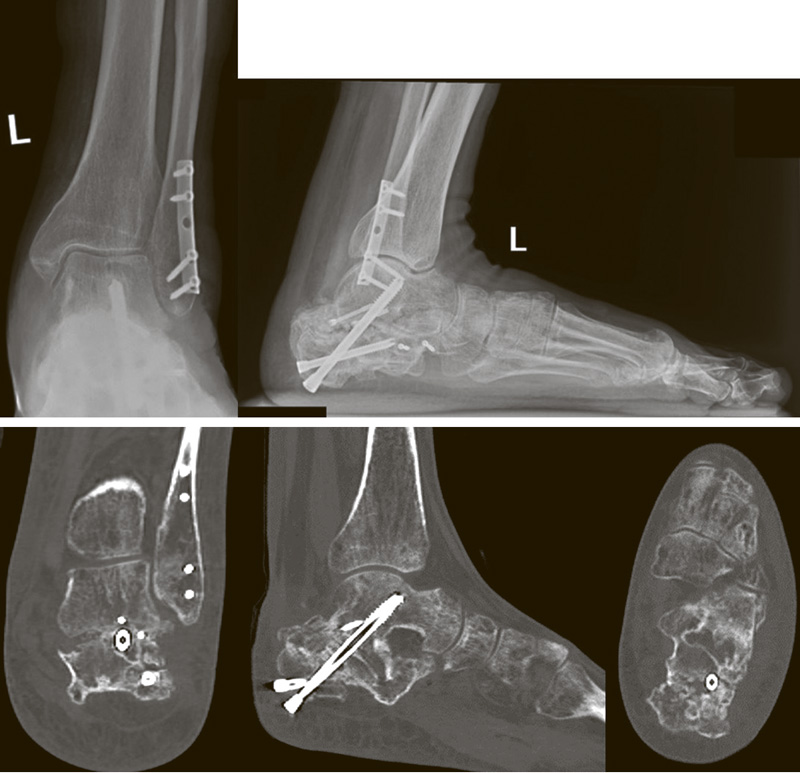
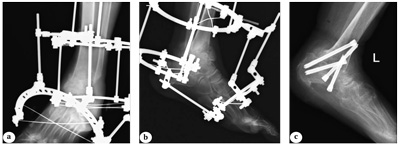
Хирургическое лечение пациентов с последствиями переломов пяточной кости 4 типа по Zwipp – Rammelt с применением индивидуально изготовленных резекционных шаблонов
Переломы пяточной кости составляют около 2 % всех переломов и чаще встречаются у молодых трудоспособных пациентов.
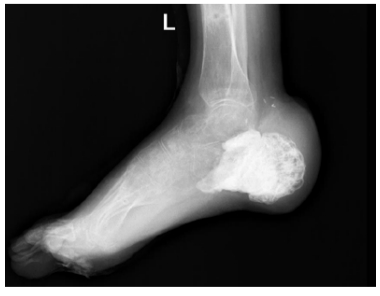
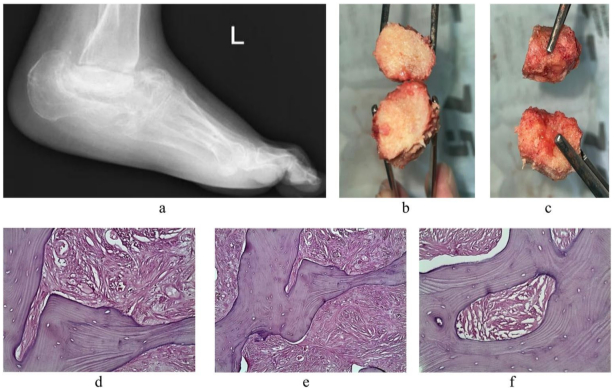
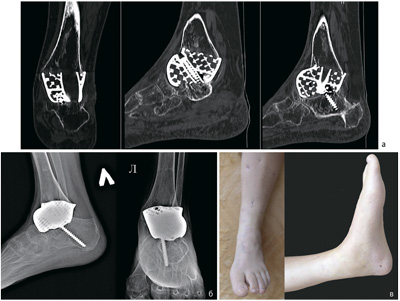
Replacement of Total and Subtotal Defects of the Calcaneus in Patients with Osteomyelitis Using Custom 3D Implants
Total and subtotal defects of the calcaneus constitute a complex and urgent problem in contemporary traumatology, without a definitive solution. Nevertheless, the treatment of patients presenting with defects secondary to distal neuropathy complicated by chronic infection remains an even more challenging clinical issue.
Two-stage replacement of total and subtotal foot bone defects in Charcot neuroosteoarthropathy using personalised allogenic 3D bone bioimplant
Charcot diabetic arthropathy is one of the most serious complications in patients with diabetes mellitus with sensorimotor neuropathy of the lower extremities, accompanied by metabolic disturbances and subsequent destruction of bones and joints.
Диабетическая нейроостеоартропатия: междисциплинарный консенсус экспертов
Анализ и описание существующих методов диагностики и лечения диабетической нейроостеоартропатии (ДНОАП).
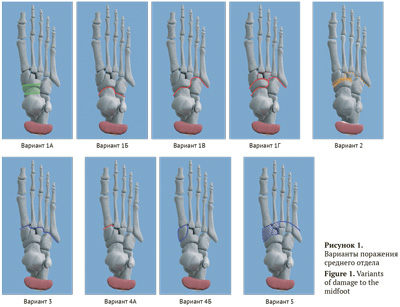
Классификация деформаций среднего отдела стопы при остеоартропатии Шарко
Поражения среднего отдела стопы составляют 60–70% от всех деформаций при диабетической нейроостеоартропатии Шарко, однако имеющиеся классификации этой патологии немногочисленны и имеют недостатки.
Результаты выполнения артродеза заднего отдела стопы и голеностопного сустава у пациентов с нейроостеоартропатией Шарко
Поражение заднего отдела стопы и голеностопного сустава при диабетической нейроостеоартропатии Шарко нередко сопровождается формированием субтотальных и тотальных дефектов таранной кости, что приводит к развитию нестабильных многоплоскостных деформаций, а также резкому нарушению опороспособности конечности.
Замещение тотального дефекта таранной кости с использованием индивидуального 3D-имплантата из пористого титана при нейроостеоартропатии Шарко у пациентки с нейросифилисом
Нейропатическая артропатия, или артропатия Шарко, характеризуется быстро прогрессирующей деструкцией костей на фоне нарушения ноцицептивной и проприоцептивной иннервации пораженной конечности.
Хирургическое лечение застарелых переломов пяточной кости: обзор литературы
Последствия переломов пяточной кости вызывают стойкую инвалидизацию пациентов и снижение качества их жизни. Типичными проявлениями выступают деформация заднего отдела стопы, плоскостопие и подтаранный артроз. Стойкие посттравматические деформации с течением времени приводят к возникновению патологической биомеханики стопы и нарушению кинематики и кинетики нижних конечностей и таза.
Лекция Пахомов И.А.
Деформирующий остеоартроз 1 ПФС