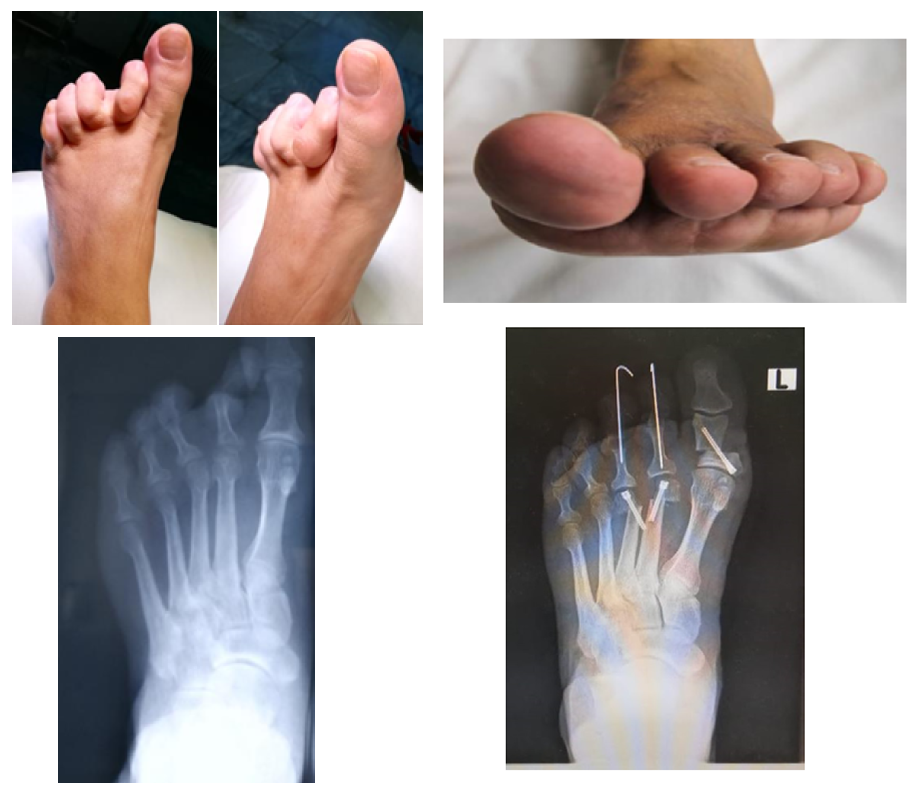
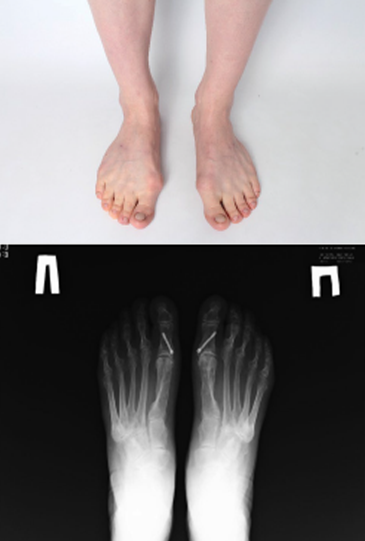
Дивергентная молоткообразная деформация пальцев представляет собой комплекс выраженных взаимосвязанных многокомпонентных анатомо-функциональных нарушений в малых лучах стопы, оказывающих негативное влияние на активность значительного количества пациентов трудоспособного возраста. В таких случаях выбор методов хирургической коррекции представляет собой не стандартную задачу. Цель данной статьи – представить эффективный подход к выполнению хирургической коррекции сложной и редко встречающейся деформации малых лучей стопы. Хирургическая техника включает в себя комбинированное вмешательство на костях, суставах и мягких тканях. Отличительными особенностями данной хирургической техники являются возможность восстановления центров ротации, а также пассивных и активных механизмов стабилизации плюснефаланговых суставов. Достижение указанных эффектов позволяет снизить риск возникновения таких осложнений, как синдром флотирующего пальца и его гиперэкстензия, отрицательно влияющих на удовлетворенность пациентов результатом лечения. Представленный подход к хирургической коррекции дивергентной молоткообразной деформации пальцев стопы является эффективной, воспроизводимой техникой, применяемой в нашей клинике. Сохраняется актуальность дальнейшего совершенствования методов хирургической коррекции малых лучей стопы, с целью уменьшения риска возникновения и степени выраженности тугоподвижности плюснефалангового сустава.
Метод двухэтапного лечения пациентов с тотальными и субтотальными дефектами стопы при нейроостеоартропатии Шарко
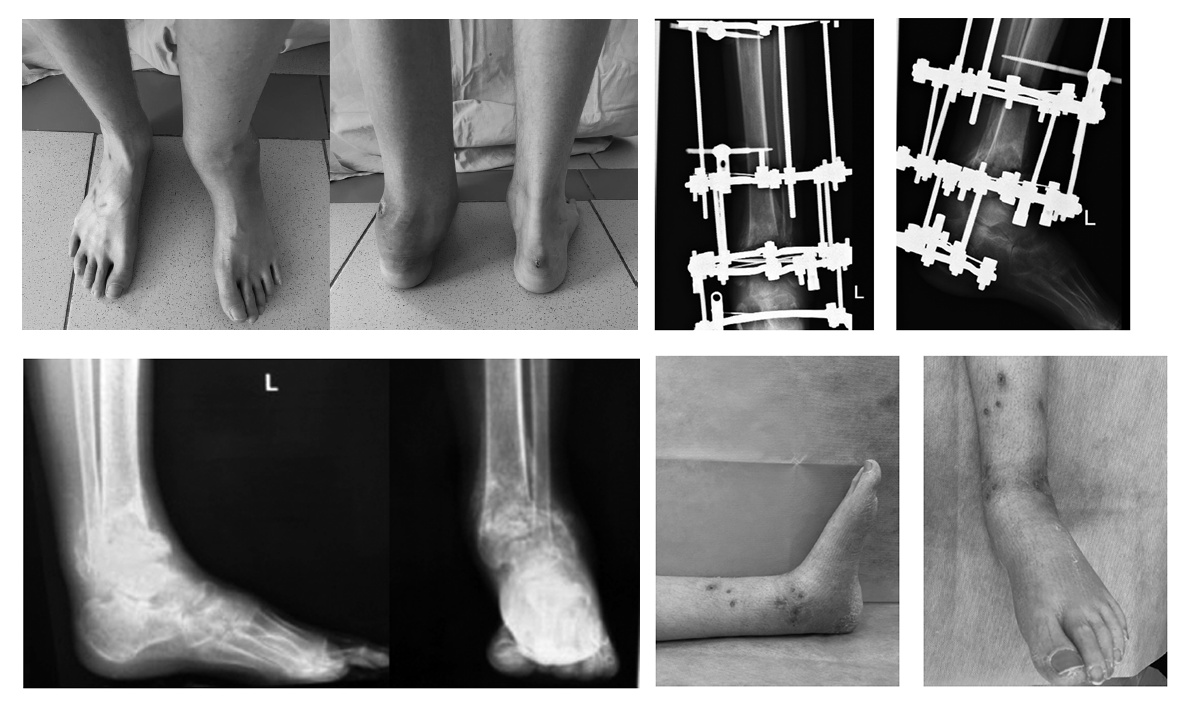
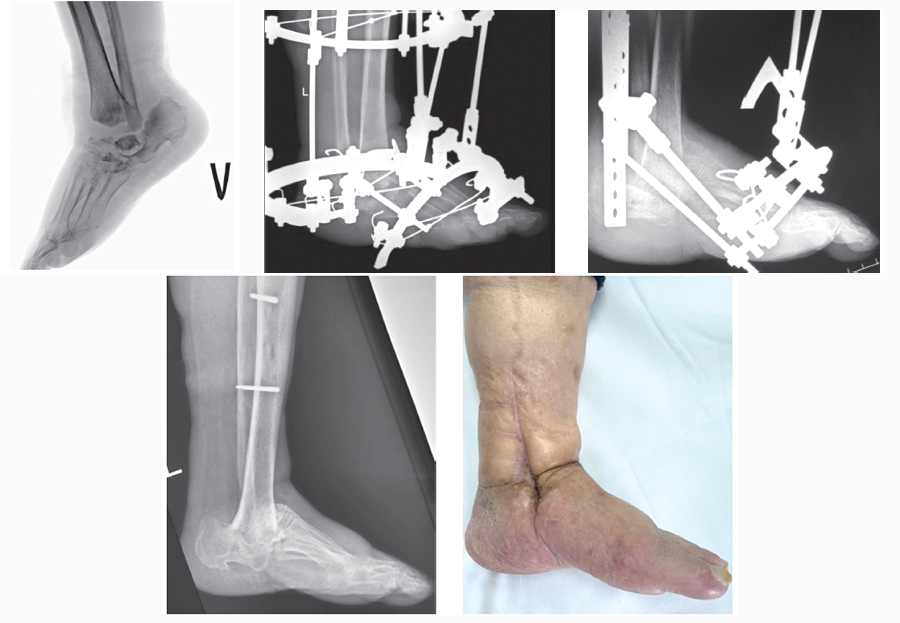
Одним из осложнений сахарного диабета является остеоартропатия Шарко с развитием ангионевропатических и метаболических нарушений стоп, потерей опороспособности конечностей. Присоединение гнойной инфекции не только ухудшает качество жизни пациентов, но и создает угрозу жизни. По данным литературы, мы имеем весьма противоречивую информацию о выборе технологий реконструкции и способах фиксации стоп. Отсутствие единых подходов и общепризнанных протоколов свидетельствует о неудовлетворенности ортопедов достигнутыми результатами и о несовершенстве применяемых технологий.
Хирургическое лечение Hallux extensus
В статье отражена сравнительная оценка ранних и отдаленных результатов двух методов хирургического лечения Hallux extensus. Материалы и методы. Проанализированы результаты оперативного лечения 22 пациентов в ортопедическом отделении ГКБ им. С.С. Юдина г. Москвы с 2017 по 2019 год по поводу Hallux extensus. Пациенты были разделены на 2 группы в зависимости от тактики хирургического лечения. Основной целью данного исследования является сравнительная оценка функциональных результатов двух оперативных методик. Первой группе пациентов, в которую вошло 11 человек, была выполнена игольчатая чрескожная тенотомия сухожилия разгибателя 1-го пальца, второй группе, которую составили также 11 человек, выполнялся тенодез сухожильно-мышечной части короткого сгибателя 1-го пальца по предложенной нами методике.
Повреждение дистального межберцового синдесмоза, пути улучшения результатов лечения (обзор литературы)
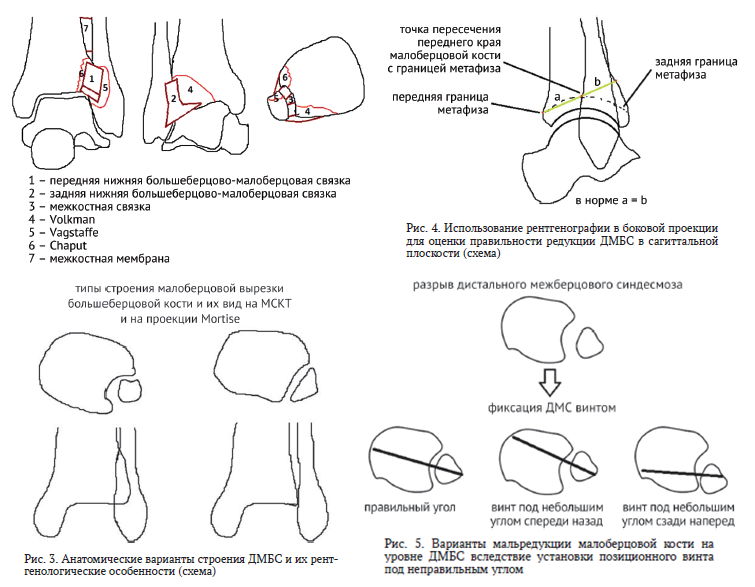
Лечение пациентов с повреждениями дистального межберцового синдесмоза (ДМБС) до настоящего времени остаётся одной из самых дискутабельных тем в хирургии стопы и голеностопного сустава. Переломы лодыжек с повреждением дистального межберцового синдесмоза сопровождаются значительно худшими результатами. Однозначного мнения об алгоритме диагностики и лечения таких повреждений до настоящего времени не существует. Цель. Путём анализа современной мировой литературы обобщить данные относительно методов диагностики и лечения повреждений дистального межберцового синдесмоза, как изолированных, так и в комплексе с переломами лодыжек. Материалы и методы. При подготовке обзора были использованы электронные базы данных elibrary, PubMed, ResearchGate. Глубина поиска составила 30 лет. После предварительного сбора информации все низкорелевантные источники были исключены. Предпочтение отдавалось исследованиям типа мета-анализ, рандомизированным контролируемым исследованиям, систематическим обзорам, кадаверным биомеханическим исследованиям. Результаты. Для фиксации ДМБС могут использоваться винты и шовные пуговицы, выполняться остеосинтез переломов Волькмана, Шапута и Вагстаффа, которые являются чрескостными повреждениями ДМБС. Для рентгенологической оценки качества устранения смещения может использоваться рентгенография, МСКТ, МРТ и артроскопия. Частичные повреждения ДМБС, если они выявлены своевременно, могут лечиться консервативно, с переходом к хирургической стабилизации при наличии признаков сохраняющейся нестабильности. Обсуждение. Большинство исследований указывает на крайне низкое диагностическое значение обычной рентгенографии в диагностике повреждений ДМБС. Исследователи рекомендуют проводить билатеральную МСКТ, а в случаях частичных изолированных повреждений – МРТ голеностопного сустава. В случае сопутствующих повреждений малоберцовой вырезки большеберцовой кости многие авторы рекомендуют восстановление её целостности до принятия решения о транссиндесмозной фиксации. Открытое устранение смещения в ДМБС сопровождается меньшим риском мальпозиции и мальредукции малоберцовой кости. Для транссиндесмозной фиксации предпочтительнее использовать шовные пуговицы. Удаление позиционных винтов не влияет на функциональный результат лечения. В случае повреждения ДМБС на фоне нейропатии используется более стабильный остеосинтез.
Развитие нейроостеоартропатии Шарко коленного сустава после реконструктивной операции по поводу диабетической нейроостеоартропатии голеностопного сустава
Представлены результаты обследования и лечения пациента с последовательным развитием диабетической нейроостеоартропатии (ДНОАП) голеностопного сустава и коленного сустава той же конечности. Пациент, 24 года, с сахарным диабетом 1-го типа с 13 лет и ДНОАП левого голеностопного сустава на стадии Eichenholtz 2. Проведена надлодыжечная малоинвазивная остеотомия малоберцовой и большеберцовой костей с коррекцией деформации и стабилиза- цией костных фрагментов аппаратом внешней фиксации (АВФ). Через 6 мес АВФ был снят. При инициации ходьбы произошло развитие ДНОАП коленного сустава оперированной конечности, диагностированной на стадии 0 при помощи магнитно-резонансной томографии (МРТ). Полная разгрузка (костыли) в сочетании с иммобилизацией индивидуальной разгрузочной повязкой привели к купированию процесса в коленном суставе без формирования деформации в тече- ние 4 мес, что подтверждено исчезновением температурного градиента, а также данными МРТ. Через 2,5 мес после прекращения иммобилизации пациент ходит с 50% нагрузкой на конеч- ность, клинических признаков рецидива артропатии обеих локализаций не отмечено. Надло- дыжечная малоинвазивная остеотомия в сочетании с фиксацией АВФ была эффективна при поражении голеностопного сустава, однако она спровоцировала развитие ДНОАП коленного сустава. Возможно, другими факторами, способствовавшими этому, могли быть сочетание де- фицита витамина D, длительной диареи, а также усугубление саркопении и ослабление связоч- ного аппарата конечности вследствие некомпенсированного сахарного диабета и длительной иммобилизации.
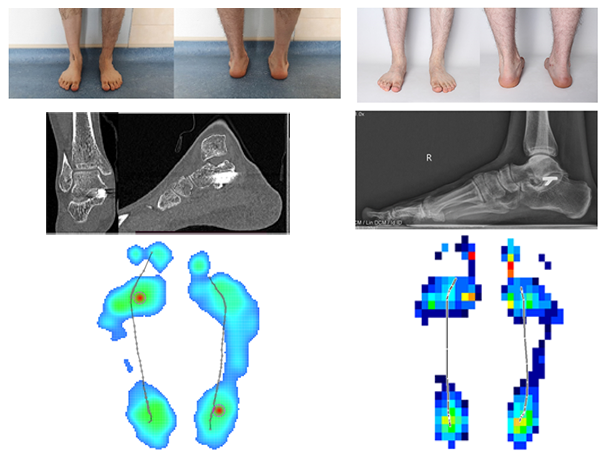
Гемиэндопротезирование средней фасетки подтаранного сустава в комплексе лечения тарзальной коалиции: случай из практики
Тарзальная коалиция — состояние, которое характеризуется сращением костей заднего отдела стопы и наиболее часто клинически проявляется в подростковом периоде. Сращения костей заднего отдела стопы нарушают формирование нормального скелета стопы и приводят к ригидной деформации, выраженному болевому синдрому и снижению уровня активности пациентов. Результаты имеющихся тактик лечения неоднозначны, что обуславливает необходимость поиска новых методов решения данной проблемы. Цель исследования. Представлены среднесрочные результаты гемиэндопротезирования средней суставной фасетки пяточной кости оригинальной моделью импланта, выполненной из циркониевой керамики, у пациента с фиброзной коалицией между таранной и пяточной костями в комбинации с сопутствующими хирургическими техниками.
Анализ результатов хирургического лечения плосковальгусной деформации стоп у детей и подростков
Плосковальгусная деформация стоп является частой причиной обращения к орто- педу. В детской ортопедии используются технологии, не нарушающие физиологического рос та па- циента, в частности подтаранный артоэрез. Цель исследования — провести анализ результатов хирургического лечения деформации стоп у детей и оценить эффективность подтаранного артро- эреза в коррекции плосковальгусной деформации. Методы. В период с 2013 по 2022 г. по поводу плосковальгусной деформации стопы прооперировано 482 пациента. Операция по методике под- таранного артоэреза в различных комбинациях выполнена в 405 случаях. Результаты. Наблюдая пациентов в течение 9 лет после хирургического лечения, в большинстве случаев отмечался стой- кий положительный эффект, а именно: отсутствие жалоб на болевой синдром, отсутствие клини- ко-рентгенологической картины плосковальгусной деформации стопы; активный образ жизни, включая занятия спортом. В среднем через 17,7 месяцев в 66 случаях (16,1%) потребовалась за- мена подтаранного импланта в связи с физиологическим ростом пациентов. В 125 случаях (31,2%) имплант был удален в среднем через 31,2 мес после установки. Неудовлетворительные результа- ты отмечены в 14 (3,4%) случаях.
Сравнение ортопедической реконструкции деформаций стоп при диабетической артропатии Шарко с консервативным лечением на стадиях 1-2 по классификации Eichenholtz
Оценить эффективность и безопасность применения закрытого чрескостного остеосинтеза в лечении пациентов с диабетической нейроостеоартропатией Шарко в острой рентгенопозитивной стадии (Eichenholtz 1-2) с деформацией в заднем и среднем отделах стопы в сравнении с иммобилизацией при помощи индивидуальной разгрузочной повязки Total Contact Cast. Материалы и методы. В основной группе исследования у 8 пациентов производилась закрытая коррекция деформации и фиксация в аппарате Илизарова до рентгенологических признаков консолидации с последующим демонтажем аппарата и переходом на консервативные методы фиксации и разгрузки. Контрольная группа – 11 пациентов, получавших амбулаторное консервативное лечение при помощи Total Contact Cast в сочетании с применением костылей.
Анализ среднесрочных результатов коррекции вальгусной деформации первого пальца стопы
Вальгусная деформация первого пальца стопы является одной из наиболее часто встречаемых дефор- маций стопы. На сегодняшний день для коррекции данной деформации предложено множество методик, но одной из наиболее часто используемых является остеотомия Scarf первой плюсневой кости, которая дополняется остеотоми- ей Akin проксимальной фаланги первого пальца. В данной публикации приводится анализ среднесрочных результатов коррекции деформации первого пальца стопы.
Реваскуляризация и последующая ортопедическая реконструкция стопы при диабетической нейроостеоартропатии Шарко
Цель – определить безопасность и эффективность двухэтапной стратегии хирургического лечения пациентов с диабетической нейроостеоартропатией Шарко (ДНОАП) и заболевани- ями периферических артерий (ЗПА) с проведением в качестве первого этапа эндоваскуляр- ной реваскуляризации конечности, учитывая вид и объем планируемой ортопедической рекон- струкции.