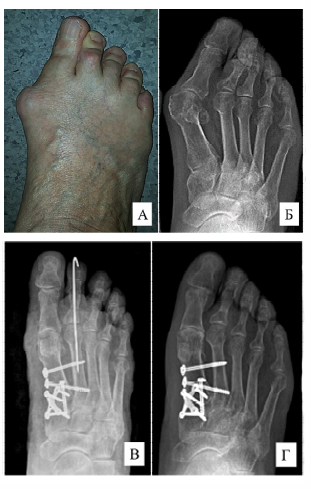
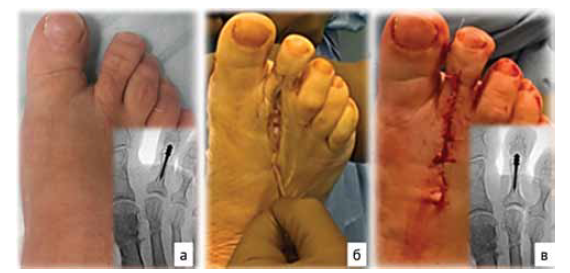
Артродез проксимального межфалангового сустава в лечении пациентов с фиксированной молоткообразной деформацией малых пальцев стопы широко применяется в современной травматологии и ортопедии. При этом наиболее часто для скрепления фаланг корригированного пальца применяют трансартикулярное проведение спицы. Однако этот метод на фоне своих несомненных достоинств обладает рядом серьезных недостатков, а именно: повреждением интактных смежных суставов, высоким риском несращения в зоне артродеза, нередким формированием остаточных или рецидивных деформаций, частым инфицированием области выхода спицы, и требует регулярных перевязок. Таким образом, перед современной ортопедией стоит актуальная задача – разработать метод, исключающий эти недостатки. Для решения этой задачи в настоящие время предложены десятки методов погружной фиксации, в том числе интрамедуллярными фиксаторами. Цель данной работы - провести сравнительную оценку использования интрамедуллярного имплантата и трансартикулярного проведения спицы в лечении пациентов с фиксированной молоткообразной деформацией второго пальца стопы. При оценке результатов хирургического лечения 60 пациентов через один год после операции: в группе исследования получено 28 (93,67%) хороших исходов и 1 (3,33%) удовлетворительный, а в группе сравнения отмечено 18 (60%) хороших результатов, 5 (16,67%) удовлетворительных и 7 (23,33%) неудовлетворительных. Таким образом, показаны преимущества использования погружной фиксации. Однако изолированное применение интрамедуллярного имплантата не приводит к полной коррекции деформации малых пальцев стопы и требует сочетания проксимального межфалангового артродеза с восстановлением поврежденных подошвенных капсуло-лигаментарных структур плюснефалангового сустава. Дальнейшее использование данных технологий позволило улучшить результаты лечения пациентов.
Пластика медиального капсулолигаментарного комплекса второго плюснефалангового сустава при лечении статических деформаций стопы
Совершенствование технологий лечения пациентов с деформациями малых пальцев стопы является актуальной задачей. Проблематика данного направления состоит в отсутствии единых подходов, в значительном количестве осложнений и низкой удовлетворенности пациентов результатами лечения. Нередким осложнением хирургического лечения является остаточная отводящая деформация второго пальца стопы. При этом в литературе вопросы лечения данной патологии освещены не в достаточной мере, а методы хирургической коррекции обладают серьезными недостатками.
КЛИНИКО-ИСТОРИЧЕСКИЕ АСПЕКТЫ ЛЕЧЕНИЯ HALLUX VALGUS (ЧАСТЬ II)
В статье представлен клинико-исторический обзор лечения пациентов с Hallux valgus. Описаны пути развития и совершенствования основных методов лечения в историческом аспекте с оценкой их преимуществ и недостатков.
КЛИНИКО-ИСТОРИЧЕСКИЕ АСПЕКТЫ ЛЕЧЕНИЯ HALLUX VALGUS (ЧАСТЬ I)
Лечение пациентов с деформацией первого луча стопы насчитывает многовековую историю, и в данном направлении ортопедии накоплен огромный опыт. Представлен клинико-исторический обзор эволюции лечения пациентов с hallux valgus. Описаны пути развития и совершенствования основных методов лечения в историческом аспекте с оценкой их преимуществ и недостатков.
ДИФФЕРЕНЦИРОВАННЫЙ ПОДХОД В ЛЕЧЕНИИ ЭКВИНО-ВАРО- АДДУКЦИОННОЙ ДЕФОРМАЦИИ СТОП У ДЕТЕЙ РАЗНОГО ВОЗРАСТА
Эквино-варо-аддукционная деформация стоп (ЭВАДС) является распространенным заболеванием и в структуре всех врожденных ортопедических заболеваний нижних конечностей занимает до 40%. Следует отметить, что как при консервативном, так и при оперативном лечении пациентов с данной патологией частота осложнений достигает 66%. Значительным достижением в лечении детей младшего возраста стал метод I. Ponseti. Однако остается открытым вопрос выбора оптимального метода коррекции ЭВАДС у пациентов старше 3 лет с атипичными, ригидными формами деформации, особенно при наличии предшествующего оперативного лечения.
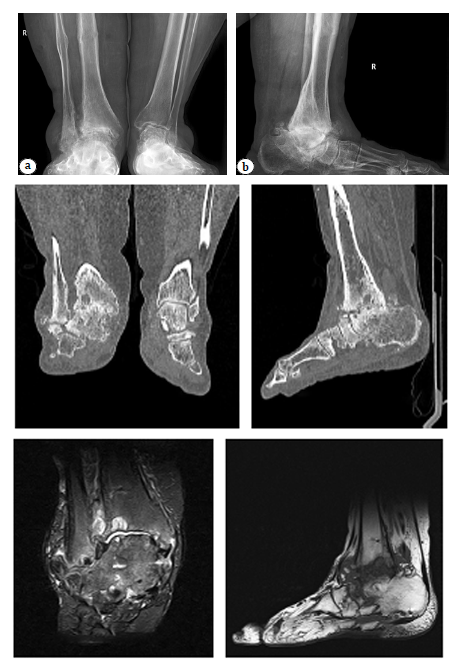
Эндопротезирование таранной кости керамическим эндопротезом в сочетании с тибиальным компонентом эндопротеза голеностопного сустава: клинический случай
Для оперативного лечения пациентов с посттравматическим асептическим некрозом таранной кости и его последствиями обычно используют большеберцово-таранно-пяточный артродез, включающий раз- личные суставы стопы по дополнительным показаниям. Такой вид хирургического лечения, несмотря на свои достоинства, обладает рядом существенных недостатков: высокая травматичность, необратимая потеря движений в функционально значимых суставах, высокий риск несращений и остаточных деформаций, необходимость длительных сроков иммобилизации конечности. Возникает вопрос: как преодолеть существующие недостатки и улучшить результаты лечения пациентов с посттравматическим асептическим некрозом таранной кости? Потенциальным решением данной проблемы является эндопротезирование таранной кости.
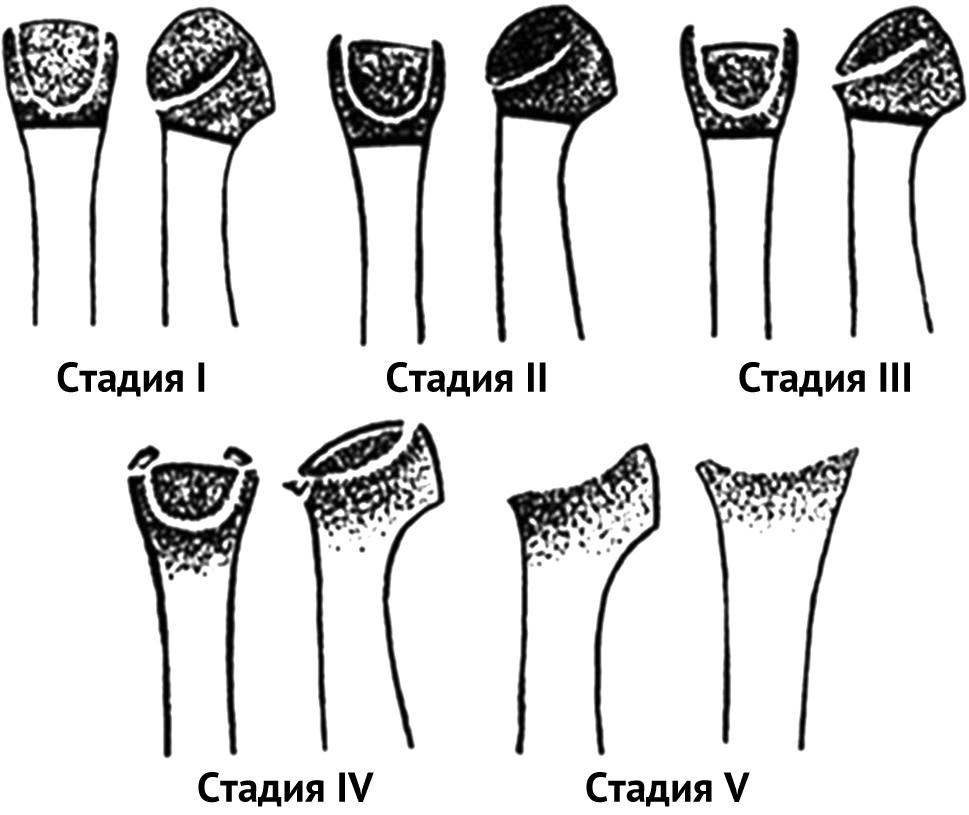
Болезнь Фрайберга-Келера: клиника, диагностика, лечение (обзор литературы)
В работе рассматриваются основные аспекты остеохондропатии головок II–V (малых) плюсневых костей. Актуальность проблемы лечения пациентов с болезнью Фрайберга-Келера объясняется высокой заболеваемостью и плохими результатами лечения при использовании традиционных методов.
Особенности органотопической перестройки костной ткани и имплантируемого костнопластического материала при нейроостеоартропатии Шарко
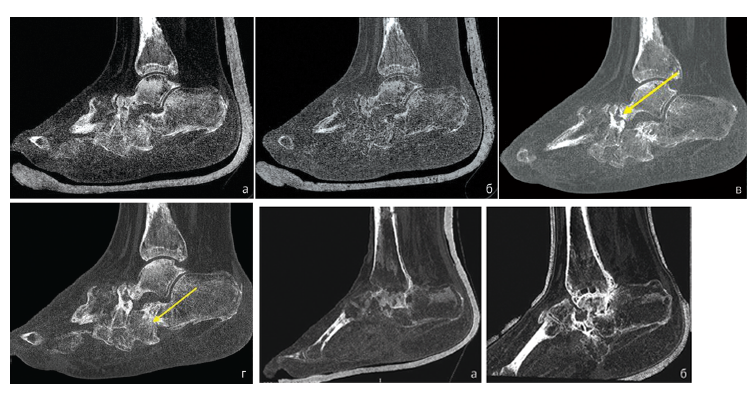
Несмотря на признание МРТ как диагностического «золотого стандарта» при артропатии Шарко, в литературе имеются сведения о большей информативности МСКТ для объективной качественной и количественной диагностики состояния, в первую очередь, костного остова стопы Шарко в сравнении со стандартной рентгенографией. Чувствительность и специфичность указанных методов различны. Цель. Выявить особенности органотопической перестройки костной ткани и имплантируемого костнопластического материала при замещении субтотальных дефектов среднего и заднего отделов стопы при нейроостеоартропатии Шарко.
Эндопротезирование при лечении пациентов с аваскулярным остеонекрозом таранной кости
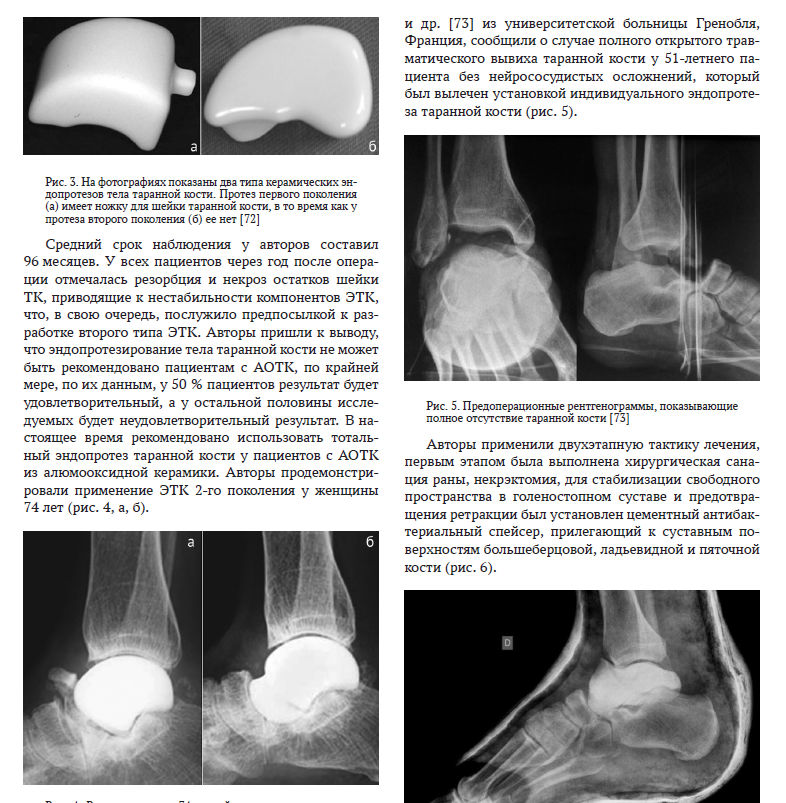
В работе рассматриваются основные аспекты лечения пациентов с аваскулярным остеонекрозом таранной кости. Актуальность проблемы лечения пациентов с аваскулярным остеонекрозом таранной кости объясняется высоким уровнем заболеваемости трудностью диагностики на ранних стадиях болезни и плохими результатами лечения при использовании традиционных методов. Цель. На основании анализа зарубежной и отечественной литературы определить современное состояние проблемы хирургического лечения аваскулярного остеонекроза таранной кости и выявить спектр возможных оперативных вмешательств у пациентов с изучаемой патологией, проанализировать в исторической ретроспективе метод эндопротезирования таранной кости при ее тотальном поражении патологическим процессом.
Способ эндопротезирования голеностопного сустава при некрозе таранной кости, крузартрозе, эквино‑варо‑приведенной деформации стопы
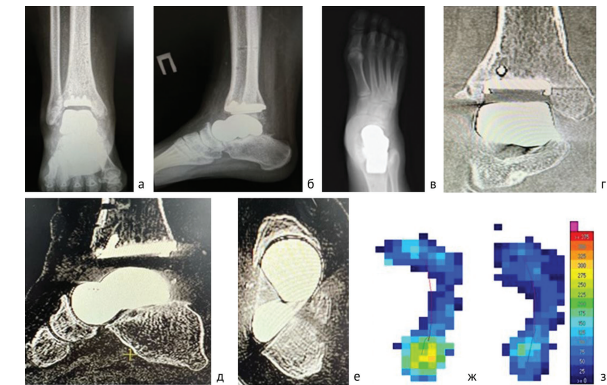
Актуальность проблемы хирургического лечения пациентов с аваскулярным остеонекро- зом таранной кости с посттравматическими деформациями заднего отдела стопы объясняется высо- ким уровнем заболеваемости, трудностью диагностики на ранних стадиях болезни, несоответствием уровня ожиданий пациентов и требований ортопедов к результатам оперативного лечения традици- онными методами. Использование индивидуального эндопротезирования голеностопного сустава мо- жет стать потенциальным решением этой проблемы.