- Методы и технологии
- Результаты
Реконструктивные органосохраняющие операции при травмах и деформациях голеностопного сустава и стопы
Современная ортопедическая хирургия предлагает целый арсенал органосохраняющих методик, позволяющих восстановить анатомию и функцию голеностопного сустава и стопы при различных патологиях. Эти технологии особенно важны для молодых и активных пациентов, позволяя максимально долго сохранить собственные суставы.
Основные виды патологий и методы их коррекции
1. Посттравматические деформации
Методы лечения:
-
Анатомическая репозиция костных фрагментов с использованием современных конструкций и навигационных технологий
-
Корригирующие остеотомии с точным расчётом углов коррекции
-
Костная пластика при дефектах с использованием аутотрансплантатов или биосовместимых материалов
Особенности:
-
Применение 3D-печатных шаблонов для точного позиционирования
-
Минимально инвазивные доступы
-
Применение современных способов хирургического лечения с хорошими отдалёнными результатами
-
Ранняя реабилитация
2. Врожденные деформации (косолапость, плоско-вальгусная стопа, Hallux Valgus и др.)
Современные подходы:
-
Реконструктивно-пластические операции на голеностопном суставе и стопе
Преимущества коррекции деформаций при ортопедических патологиях голеностопа и стопы
Коррекция деформаций в области голеностопного сустава и стопы – это ключевой метод восстановления функции опорно-двигательного аппарата. Современные хирургические технологии позволяют не только устранить косметический дефект, но и принципиально улучшить качество жизни пациентов.
Ключевые преимущества хирургической коррекции:
1. Восстановление нормальной биомеханики
-
Оптимизация распределения нагрузки на суставные поверхности
-
Устранение патологических цепей компенсации
-
Предотвращение перегрузки смежных отделов опорно-двигательного аппарата
2. Профилактика осложнений
-
Предупреждение развития раннего артроза
-
Снижение риска формирования контрактур
-
Устранение предпосылок для рецидивирующих синовитов
3. Функциональные улучшения
-
Восстановление полноценной опорной функции
-
Устранение болевого синдрома
4. Эстетический результат
-
Коррекция видимых деформаций
-
Восстановление анатомических контуров стопы
-
Возможность носить обычную обувь
Остеохондропластика таранной кости остеохондральным аутотрансплантатом
Остеохондропластика таранной кости с использованием остеохондрального аутотрансплантата — это современная органосохраняющая методика, направленная на восстановление повреждённых участков суставной поверхности. Методика особенно эффективна при обширных остеохондральных дефектах, когда альтернативные методы (микрофрактурирование, AMIC) не обеспечивают достаточной регенерации.
Показания к операции:
1. Остеохондральные дефекты таранной кости (стадии III–IV по Berndt и Harty):
-
Размеры >10 мм в диаметре
-
Глубокие поражения с вовлечением субхондральной кости
2. Асептический аваскулярный локальный остеонекроз таранной кости
(остеохондропатии, рассекающий остеохондрит, болезнь Moushet)
3. Посттравматические дефекты
с формированием костно-хрящевых фрагментов
4. Неудачное предыдущее лечение
(рецидив после микрофрактурирования)
Преимущества органосохраняющих операций:
-
Сохранение собственной анатомии сустава
-
Отсрочка или исключение необходимости эндопротезирования или артродеза сустава
-
Возможность вернуться к активной жизни и спорту
-
Более физиологичная биомеханика стопы
Важно: выбор метода лечения требует комплексной диагностики (КТ, МРТ, биомеханические исследования) и должен выполняться в специализированных центрах.
Переломы лодыжек, частая травма с которой встречается травматолог-ортопед в своей практике. Ранняя диагностика, своевременно оказанная помощь, точная репозиция костных фрагментов, нужная операция, в большинстве случаев приводит к скорейшему выздоровлению пациента, сохранению функции сустава, и не вызывает для хирурга проблем. Однако, когда мы встречаем в своей практике пациента, еще и возрастного в добавок, с такой картиной невправленного переломовывиха в голеностопном суставе на протяжение 4х месяцев с момента травмы, для травматолога-ортопеда, решение задачи по исправлению деформации в таком случае превращается в большую проблему!!!!. Проблема заключается в состоянии окружающих перелом тканях, посттравматических дегенеративно-дистрофических изменениях в самом голеностопном суставе, выраженного остеопороза костей создающего колоссальные трудности для анатомичной репозиции и фиксации костных фрагментов, и вообще, сохранения движений в голеностопном суставе. Представлен клинический пример хирургического лечения такого вида повреждения голеностопного сустава, с которым пациент проходил 4 месяца с момента травмы. Представлен рентген до и контрольный рентген после реконструкции голеностопного сустава, остеосинтеза.
Клинический пример хирургического лечения сложной многоплоскостной посттравматической деформации костей голени, давность травмы более 15 лет. Первым этапом восстановлено нарушенное взаимоотношение костей голеностопного сустава, исправлена деформация. На данном этапе лечения пациенту сохранили голеностопный сустав. Второй этап лечения, если он конечно потребуется, эндопротезирование голеностопного сустава. Исправленная деформация дает возможность продлить жизнь голеностопного сустава, возможность выполнить в будущем замену сустава, тем самым сохранить безболезненные движения. Коррекция таких сложных деформации может вызывать трудности для клинициста, современные технологии 3D визуализации и печати позволяют смоделировать истинную деформацию костей в пластике, спланировать хирургическую тактику, подобрать правильную конструкцию перед операцией, что было выполнено в данном конкретном случае.
Рубрика Surgery today. Одна из моих любимых тематик-остеохондропатии таранной кости. В данном клиническом случае у молодого Пациента диагностирован локальный дефект латеральной поверхности блока таранной кости на стадии импрессионного перелома, по сути уже сформировалось свободное остеохондральное тело в голеностопном суставе и дефект латерального плеча таранной кости, что отчетливо видно на первых 4-х фото в «карусели». Виданный патологический процесс приводит к преждевременному износу голеностопного сустава, а также выраженному болевому синдрому и ограничению движений. Выход есть. Выполнена остеохондропластика дефекта латеральной поверхности таранной кости, органосохраняющая операция с хорошим отдаленным клиническим эффектом. Контрольные рентгенограммы и КТ исследование голеностопного сустава через 3 месяца, рисунки с 5-8, демонстрируют полное восстановление дефекта таранной кости без признаков лизиса трансплантата.
Один из самых «злостных» вариантов Hallux Valgus. Hallux abducto valgus deformity, тот случай когда приведена вся медиальная колонна стопы, а все меньшие пальцы как будто «сдуло ветром», кстати в медицинской литературе так и называется: деформация меньших пальцев в виде «порыва ветра» — “windflaw deformity”. Начинающего хирурга по стопе и голеностопному суставу, данный вид деформации может запутать и отправить по ложному пути и казалось бы применяешь всем известный метод хирургического воздействия, которому учат на курсах, а деформация не исправляется и становится ещё только хуже. Коварна эта патология тем, что нужно найти и исправить все компоненты деформации, выбрать баланс натяжения мягких тканей и многое многое др., если это не выполнить, рецидив и эстетический результат будет однозначно неудовлетворительный. Пациентка поступила планово с целью исправления левой стопы, ранее год назад аналогично исправлена деформация правой стопы с отличным клиническим и эстетическим результатом.
Результат хирургической коррекции деформации первого, второго, третьего и четвёртого пальцев Левой Стопы. Демонстрируются фотографии до операции, интраоперационно и через 8 месяцев после операции.
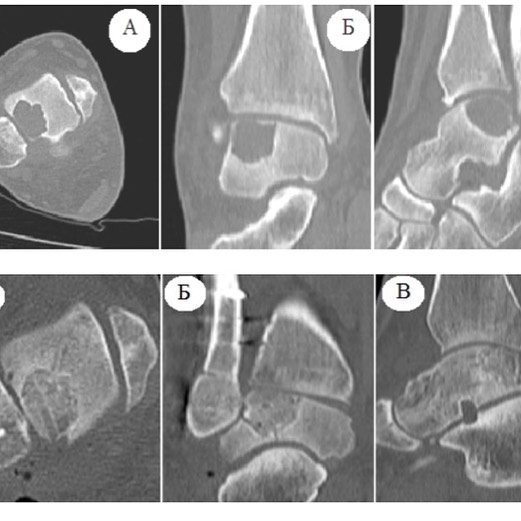
2 года после хирургического лечения больших остеохондральных поражений блока Таранной кости с использованием метода забора аутотрансплантата предложенным и запатентованным в нашей клинике



